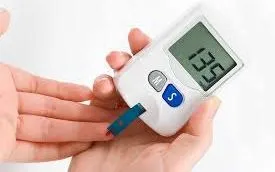
Cầm trên tay kết quả xét nghiệm của cô gái 21 tuổi có vóc dáng mảnh mai, bác sĩ Dương Minh Tuấn, Khoa Nội tiết Đái tháo đường, Bệnh viện Bạch Mai không khỏi bất ngờ. Mức đường huyết lúc đói của bệnh nhân lên tới 10,2 mmol/l, gấp đôi ngưỡng bình thường, và chỉ số HbA1c (đường huyết trung bình 3 tháng) chạm mốc 7,6%, rơi vào vùng báo động đái tháo đường. Một tuần sau, xét nghiệm lặp lại cho kết quả tương tự.
Cô gái không ăn nhiều, không uống nhiều, không tiểu nhiều hay sụt cân – những dấu hiệu điển hình của đái tháo đường. Tuy nhiên, lối sống ít vận động và chế độ ăn giàu dầu mỡ đã âm thầm đưa cô đến ngưỡng bệnh. “Đây là trường hợp mắc đái tháo đường type 2 không triệu chứng dù tuổi còn rất trẻ”, bác sĩ Tuấn nhận định.
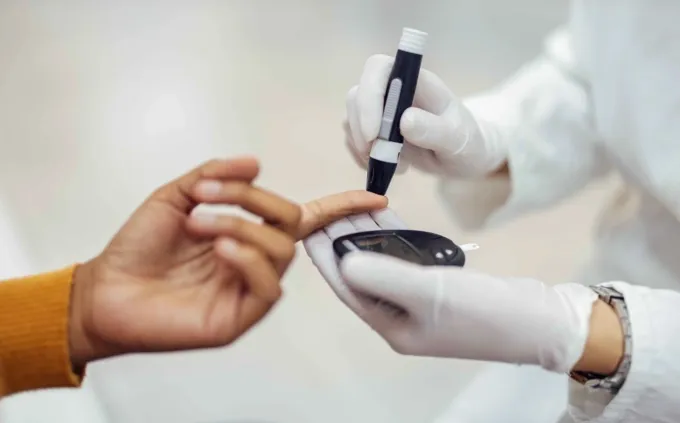
Tương tự, một thiếu niên 17 tuổi có vóc dáng cân đối đến khám sau khi xuất hiện dấu hiệu khát nước, mệt mỏi. Kết quả xét nghiệm cho thấy glucose và insulin tăng cao bất thường, chỉ số HbA1c lên tới 10,6%, gần gấp đôi ngưỡng an toàn dưới 5,7%, được chẩn đoán đái tháo đường type 2. Bác sĩ hướng dẫn người bệnh thay đổi chế độ ăn, tăng cường tập luyện, dùng thuốc kiểm soát đường huyết và tái khám định kỳ hàng tháng.
Tại Việt Nam, đái tháo đường đang ở mức đáng ngại khi tỷ lệ mắc bệnh tăng gần gấp đôi chỉ trong một thập kỷ, từ hơn 4% năm 2012 lên 7,3% vào năm 2020. Ước tính đến năm 2024, khoảng 7 triệu người Việt đang sống chung với căn bệnh này, trong đó trên 55% đã xuất hiện biến chứng khi được phát hiện.
Thực tế lâm sàng đang phá vỡ định kiến rằng đái tháo đường là “bệnh của nhà giàu” hay người béo phì. Ẩn sau những vóc dáng “mình hạc xương mai” có thể là một cơ thể đang rối loạn chuyển hóa nghiêm trọng. Theo bác sĩ Tuấn, mấu chốt không nằm ở chỉ số khối cơ thể (BMI) hay cân nặng bề ngoài, mà ở chất lượng chuyển hóa nội tại. Người gầy nhưng ít vận động, tiêu thụ nhiều chất béo xấu thường tích tụ mỡ nội tạng cao, dẫn đến kháng insulin và suy giảm khả năng tiết insulin của tụy.
Đặc biệt, các nghiên cứu dịch tễ học chỉ ra người châu Á có yếu tố di truyền và cấu trúc phân bố mỡ đặc thù, khiến nguy cơ mắc đái tháo đường type 2 xuất hiện ở ngưỡng BMI thấp hơn nhiều so với người da trắng.
Sự chuyển dịch mô hình bệnh tật này bắt nguồn sâu xa từ lối sống công nghiệp. Thói quen thức khuya, căng thẳng kéo dài, chế độ ăn dư thừa năng lượng nhưng nghèo dinh dưỡng đã âm thầm bào mòn sức khỏe. Những yếu tố này không gây bệnh tức thì mà tạo ra sự “thích nghi giả tạo”, khiến hệ chuyển hóa “già” đi nhanh hơn tuổi thực.
Một nghiên cứu công bố trên tạp chí của Hiệp hội châu Âu về nghiên cứu Bệnh tiểu đường (EASD) cho thấy béo phì và lối sống kém lành mạnh làm tăng nguy cơ mắc bệnh gấp 2,4 lần. Tuy nhiên, ở người trẻ gầy gò, sự chủ quan với suy nghĩ “không béo không bệnh” mới là kẻ thù nguy hiểm nhất.
Mắc đái tháo đường ở tuổi 30 mang ý nghĩa tiên lượng hoàn toàn khác so với mắc bệnh ở tuổi 60. Ở người trẻ, suy giảm chức năng tụy thường diễn tiến nhanh và mạnh hơn, buộc phải can thiệp thuốc sớm. Thời gian sống chung với bệnh càng dài, nguy cơ biến chứng tim mạch, suy thận, mù lòa và đột quỵ càng đến sớm, tàn phá những năm tháng sung sức nhất của cuộc đời.
May mắn là phần lớn các trường hợp đái tháo đường khởi phát sớm có thể phòng ngừa hoặc trì hoãn. Bác sĩ Trần Thị Kim Thanh, Trưởng khoa Tim mạch IV – Khoa Nội tim mạch – Chuyển hóa, Bệnh viện Tim Tâm Đức, cho biết người bệnh có thể điều trị không dùng thuốc bằng chế độ ăn lành mạnh, tập thể dục thường xuyên như đi bộ nhanh hoặc bơi ít nhất 150 phút mỗi tuần, kết hợp giảm cân nếu cần. Trường hợp cần thiết, bác sĩ sẽ chỉ định thuốc hạ đường huyết hoặc tiêm insulin.
Thay vì chờ đợi các triệu chứng lâm sàng, giới chuyên môn khuyến cáo việc tầm soát đường huyết nên dựa trên nguy cơ chuyển hóa tổng thể, bao gồm tiền sử gia đình, lối sống và chế độ dinh dưỡng, chứ không chỉ nhìn vào cân nặng. Với người trẻ, chủ động kiểm tra sức khỏe định kỳ chính là lá chắn hiệu quả nhất trước làn sóng bệnh tật đang ngày càng trẻ hóa.













Bình luận
0